Em 2012, foi publicado um artigo no Journal of American Medical Association (JAMA), onde os autores[1] relacionam o desperdício clínico e administrativo ao gasto de mais de US$ 0,5 trilhão de dólares. Em 2018, o Instituto de Estudos de Saúde Suplementar (IESS)[2] publicou um estudo com a estimativa de que no Brasil, o desperdício clínico e fraudes em 2022 representou 12,7% das receitas das Operadoras de Saúde, ou seja, estamos falando de algo em torno de R$ 34 bilhões de reais.
Partindo deste cenário e sabendo que parte significativa desse desperdício está relacionada à falta de vigilância e foco na jornada do paciente, vemos um excessivo foco voltado à procedimentos e na execução, que não conseguimos avistar uma melhora nos processos de gestão e controle do custo assistencial.
As lacunas encontradas na jornada do paciente com efeitos negativos os quais são ampliados pela falta de coordenação, apoio e orientação ao paciente em sua jornada, são evidenciadas pelos seguintes tipos de desperdícios:
- Falhas na prestação de cuidados – A falta de visibilidade da jornada causa baixa adesão ao tratamento, execução deficiente ou com pouca qualidade de cuidados ou falhas na adoção de melhores linhas de cuidados;
- Falhas na coordenação de cuidados – O cuidado fragmentado e com várias lacunas resultam em complicações, repetições desnecessárias, reiterações e declínio funcional etc.;
- Tratamento excessivo – Tratamento excessivo – Implica em submeter os pacientes a tratamentos e cuidados (identificado de forma reativa) tem grande probabilidade de não ajudá-los a obter desfechos esperados. Aqui estamos falando de práticas ultrapassadas, com visão defasada, recomendações de fornecedores etc.
- Complexidade administrativa – Quando os players envolvidos (órgãos reguladores, pagadores, etc.) criam regras e processos ineficientes e/ou equivocados que geram trabalho, controles e atrasos que terminam encarecendo significativamente a assistência clínica. Por exemplo, na autorização de procedimentos há um excessivo gasto de tempo em análise e discussões com especialistas, resultados de exames e relatórios médicos, 2ª opinião etc. – muitos deles necessários apenas em função de um total desconhecimento da jornada do paciente por parte do plano de saúde.
A implantação de um modelo voltado para a vigilância populacional em tempo real permite ao plano de saúde atuar simultaneamente nesses tipos de desperdício e, assim, obter resultados significativos tanto navegação de pacientes quanto na redução e controle da sinistralidade.
Propomos um modelo com ações que implantadas em conjunto com um sistema que traga informação baseada em dados em tempo real para assim identificar principais oportunidades e agir proativamente, trazem simplicidade na execução com sua população com foco na jornada, além da maior parte da economia potencial no custo assistencial que é perdida com desperdícios (figura abaixo).
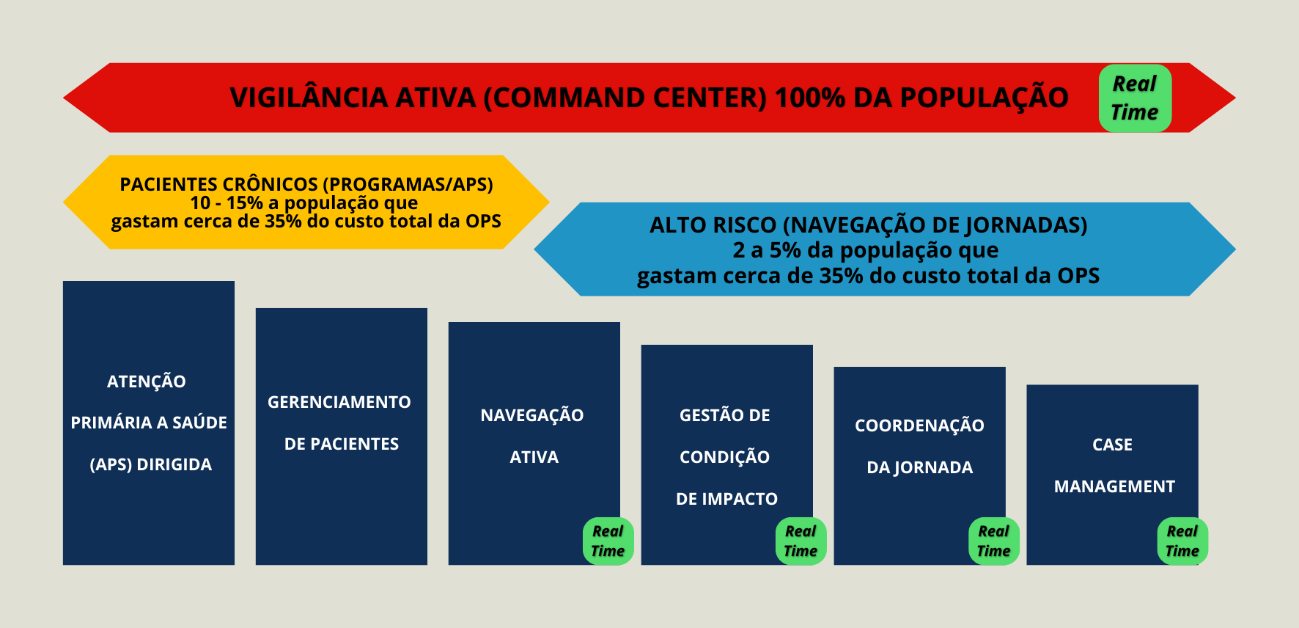
- A APS é talvez a mais conhecida das quatro ferramentas e vem atraindo o foco de vários planos de saúde. Basicamente, é oferecer atenção de primeiro nível objetivando desenvolver uma atenção integral que impacte positivamente na situação de saúde dos pacientes.
- No gerenciamento do paciente, o objetivo é fazer com o que o paciente tenha conhecimento e entendimento da sua condição de saúde e mantenha seu autocontrole.
- Na navegação ativa, manter um canal ativo com colaboradores e dependentes que necessitem de apoio em função de um episódio leve ou heavy users.
- Na gestão de condição de impacto, acompanhar pacientes que possuem risco de realizarem procedimentos de alto custo desnecessários ou de desenvolver uma jornada de alto impacto, porém com um custo evitável.
- Para a coordenação da jornada, o objetivo é acompanhar pacientes com uma nova condição de saúde, porém com perspectivas de remissão ou estabilização.
- E o case manegement, para acompanhar pacientes de alta complexidade em jornadas que necessitem ações específicas de curto ou médio prazo.
Para essas fases, é fundamental ter informações objetivas e colhidas em tempo real, gerar alta precisão na identificação, na priorização das ações e na atuação proativa e efetiva sobre pacientes, principalmente sobre aqueles que estão iniciando um episódio clínico de alto impacto, risco e custo. Vale ressaltar que é o modelo de maior impacto no controle do sinistro nos EUA.
Pacientes não monitorados e considerados com custo “sob controle”, podem mudar a rota da sua jornada e passar a compor grupos de alto risco e alto custo.
Na execução de uma vigilância populacional é possível notar alto engajamento do paciente e baixa resistência do médico da rede, afinal, a jornada está no início, o que permite direcionar a navegação.
Desta forma, fica claro que, há oportunidades de ganhos assistenciais e financeiros com a implantação de um modelo sólido através da Vigilância Populacional com um command center à pleno vapor e funcionante com dados imputados em tempo real.
Marcelle Fagundes
Post publicado: 04/09/2023 – Post atualizado: 21/08/2024



